当前位置
当前位置
对于卵泡数量少的女性而言,医生更推荐第二代试管婴儿(ICSI)方案,主要基于该技术在受精率、胚胎筛选、个性化治疗及成功率等方面的显著优势。以下从多个维度详细解析这一选择背后的科学依据和临床实践。
---
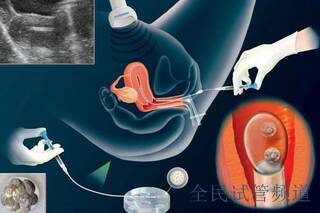
ICSI技术突破自然受精障碍,直接提升受精率
卵泡数量少意味着可用的**有限,而常规体外受精(IVF)依赖精子自然穿透卵子的能力,成功率易受精子质量和数量影响。ICSI(卵胞浆内单精子显微注射)技术通过直接将筛选后的优质精子注入卵胞浆内,绕过透明带屏障,使受精过程不受精子活力或形态限制。
临床数据显示,ICSI的受精率可稳定在75%以上,较常规IVF提升约20%-30%。尤其对于卵巢低反应人群(基础卵泡≤5个),ICSI能较大化利用每一颗卵子,避免因自然受精失败导致的卵子浪费。例如,当仅获得2-3枚卵子时,ICSI可确保每颗卵子均有机会完成受精,减少周期取消风险。
---
精准筛选与胚胎培养优化,提升卵子利用率
卵泡少的患者通常面临卵子质量参差不齐的问题,而ICSI结合先进筛选技术可优化胚胎发育潜力:
1. 精子筛选:ICSI需在显微镜下挑选形态正常、活力强的精子,减少DNA碎片率高的精子使用,降低胚胎染色体异常风险。
2. 纺锤体定位技术:通过偏振光显微镜观察卵子纺锤体位置,避免注射过程中损伤遗传物质,将优质胚胎筛选准确度提高30%。
3. 胚胎培养体系优化:含氨基葡萄糖的培养液可增强卵子线粒体功能,使囊胚形成率从25%提升至38%;时差成像系统动态监测胚胎发育,筛选染色体正常胚胎的效率比传统方法高40%。
这些技术突破使ICSI在卵泡少的情况下,仍能实现“少而精”的胚胎培养目标。
---
个性化促排卵方案与累积周期策略的协同作用
针对卵巢低储备人群,医生常采用以下策略结合ICSI技术:
1. 微刺激方案:使用低剂量促排药物(75-150IU),延长用药周期至12-14天,减少卵泡闭锁发生率。连续3个周期累积获卵数可比单次强刺激增加40%。
2. 双重触发技术:当主导卵泡达18mm时,联合GnRH激动剂与hCG注射,使卵子成熟率从75%提升至92%,确保每颗卵子达到最佳状态。
3. 累积胚胎移植:通过玻璃化冷冻技术保存多个周期获得的胚胎,解冻存活率达98%,最终实现与常规方案相当的优质胚胎总数。
这些策略通过“积少成多”和“质量优先”原则,弥补卵泡数量的不足。
---
适**巢低反应人群的生理特点
卵泡少常伴随卵巢储备功能减退(如AMH水平低或年龄>35岁),而ICSI在以下方面更具针对性:
1. 年龄与卵子质量的平衡:年轻女性(如28岁)即使仅有3个卵泡,其线粒体DNA拷贝数(约80万)显著高于高龄女性,胚胎染色体正常率更高。ICSI结合优质精子可放大这一优势。
2. 减少激素依赖:微刺激方案对卵巢刺激小,避免过度用药导致的卵巢过度刺激综合征(OHSS),尤其适合AMH<1.1 ng/ml的低储备患者。
3. 应对男性因素不育:约30%-40%卵泡少患者同时存在男性少弱精问题,ICSI可同步解决双重生育障碍。
---
临床数据支持与成功经验
多项研究证实,ICSI方案对卵泡少患者的妊娠率具有显著提升作用:
---
与其他方案的对比优势
1. 对比一代试管(IVF):IVF依赖精子自然受精能力,若卵子数量少且精子质量不佳,受精失败风险高达50%以上。ICSI则直接规避这一风险。
2. 对比三代试管(PGT):三代试管需较多胚胎进行遗传学筛查,而卵泡少患者难以获得足够样本。ICSI优先解决受精和胚胎质量问题,更适合作为基础方案。
---
医生推荐卵泡少患者选择ICSI方案的核心逻辑在于:通过技术手段突破自然受精限制,较大化利用有限**,并结合个性化促排策略提升胚胎质量。这一方案不仅适用于卵巢低反应人群,还能同步解决男性不育问题,是目前辅助生殖领域针对卵泡少患者的最优解。临床数据显示,经过科学管理的ICSI周期,患者妊娠率已接近普通人群,为生育希望提供了有力保障。

 找医院
找医院
 问医生
问医生

 来源:
来源:
 0 浏览
0 浏览