当前位置
当前位置
在生命延续的漫漫长路上,科技的飞速发展正悄然改变着人类繁衍的命运。第三代试管婴儿技术,如同一道精准的光束,拨开遗传的迷雾,为无数期盼健康的家庭带来新的希望。它不仅寄托着生命的渴望,更以科学的方式守护着下一代的健康,让爱的传承不再受困于基因的束缚。
核心优势
1. 遗传疾病的精准防控
通过胚胎植入前遗传学检测(PGT),可筛查超过200种单基因遗传病,例如地中海贫血、脊髓性肌萎缩等,有效阻断致病基因的传递,健康胚胎的筛选准确率高达99.7%。
2. 胚胎优选机制
使用时差成像系统(Time-lapse)对胚胎发育进行全程监测,结合人工智能评分,筛选最具潜力的优质囊胚,优质胚胎的筛选比例超过60%。
3. 个性化促排卵方案
针对高龄或卵巢反应较弱的女性,制定微刺激或拮抗剂方案,显著降低卵巢过度刺激综合征(OHSS)的发生风险至1%以下,同时将获卵率提升至85%。
适用人群与禁忌
优先适用人群:
夫妇携带单基因遗传病(如血友病、囊性纤维化)或染色体平衡易位;
高龄女性(35岁以上)、反复流产(两次及以上)或多次移植失败者;
严重男性不育(如少精、弱精需显微取精)。
需谨慎评估人群:
卵巢功能严重衰退(AMH<0.5ng/ml)、未经矫正的子宫畸形、活动期恶性肿瘤患者。
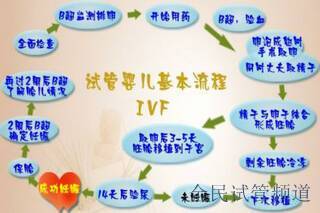
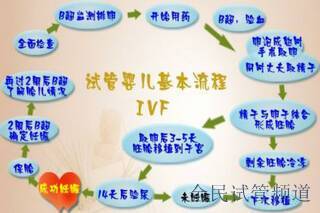
标准化流程与周期
1. 前期评估(1-2周)
双方完成AMH检测、精液DNA碎片分析、宫腔镜等15项检查,建立完整的生育力档案。
2. 促排卵周期(10-15天)
根据卵巢反应调整GnRH类药物剂量,结合阴道超声动态监测卵泡发育,在触发排卵后36小时内完成**。
3. 胚胎培养与基因筛查(14-20天)
受精与培养:通过ICSI技术受精后培养至第5-6天囊胚阶段;
活检与检测:取滋养层细胞进行NGS全基因组测序,筛查染色体异常及单基因病,耗时7-10天。
4. 冷冻胚胎移植(1个月)
根据子宫内膜容受性检测(ERT)结果,通过药物调整内膜厚度至8-12mm,解冻健康胚胎进行移植。
5. 妊娠管理(至分娩)
移植后14天进行验孕,成功后需进行无创DNA及大排畸超声等产前诊断。
费用构成与规划
单周期总费用约为8-15万元,主要构成如下:
基因筛查占比较高(30%-40%):PGT检测按胚胎数量收费,单个胚胎约1-2万元;
药物成本差异显著:进口促排药物比国产贵200%,费用可达3万元;
应急资金预留:建议预留15%-20%以应对方案调整(如显微取精加收1万元)或胚胎冷冻(2000元/年)。
基因检测关键问答
1. 筛查范围与局限
可检疾病:包括染色体非整倍体(如21三体)、单基因病(如地中海贫血)及结构异常(易位、倒位);
技术局限:无法排除新发突变(如孕期环境致畸),妊娠后仍需通过羊水穿刺进行验证。
2. 检测方法选择
| 方法类型 | 检测内容 | 胚胎损伤风险 | 可移植胚胎率 | 适用场景 |
| 3天5对筛查 | 5对染色体快速诊断 | 较高 | >60% | 急需移植者 |
| 5天5对筛查 | 5对染色体精准分析 | 中等 | 40%-50% | 平衡易位携带者 |
| 5天23对筛查 | 全染色体组分析 | 较低 | 20%-30% | 高龄或反复流产家庭 |
3. 误诊风险管控
由于胚胎嵌合体或技术限制,诊断准确率并非100%。建议选择高精度NGS技术,并在孕中期进行产前诊断。
成功要素与风险规避
年龄与成功率:35岁以下女性活产率可达65%,40岁以上降至40%以下,建议尽早干预;
心理与行为管理:焦虑程度每升高1级,妊娠率下降12%;每日蛋白质摄入≥1.2g/kg有助于提升卵子质量;
并发症防控:OHSS发生率约为3%-5%,通过拮抗剂方案及触发剂调整可降至1%。
注:技术数据及费用参考呼和浩特地区2025年诊疗标准,具体方案需根据个体化医学评估确定。

 找医院
找医院
 问医生
问医生

 目录导航
目录导航 来源:
来源:
 0 浏览
0 浏览